اورژانس های لحظه تولد
بهمن ۶، ۱۴۰۲
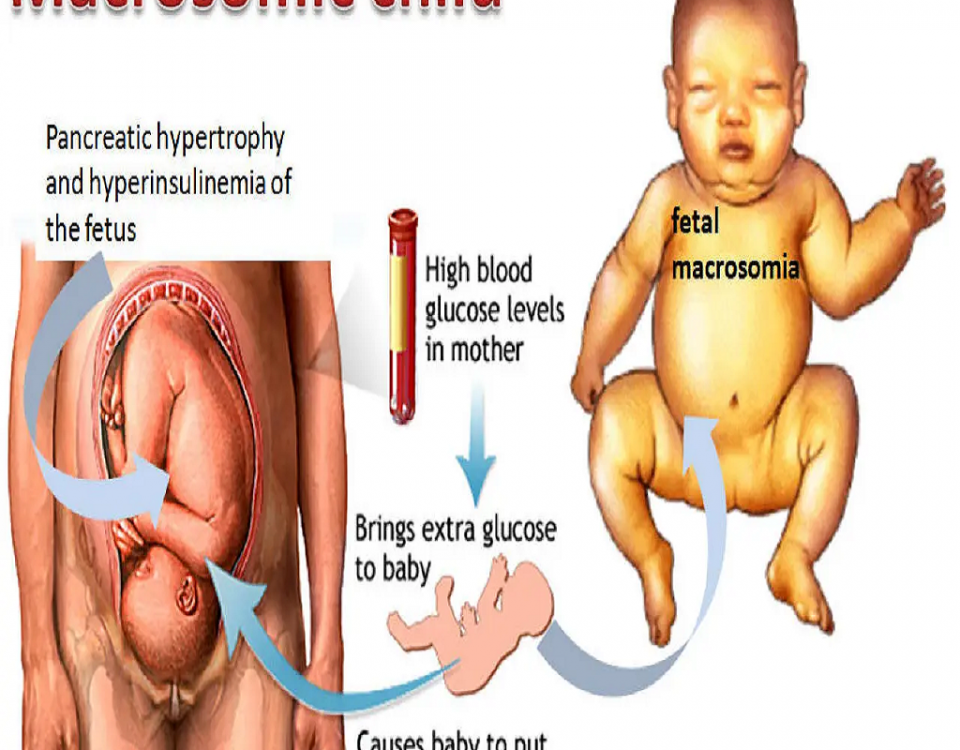
سندروم دیسترس تنفسی
بهمن ۷، ۱۴۰۲آپنه
آپنه ازمشکلات شایع درنوزادان پرهترم بوده ومی تواندناشی از پره ماچوریتی یاناخوشی همراه باشد. آپنه درنوزادترم، همیشه یک یافته خطیربوده ونیازبه بررسی فوری دارد. تنفس پریودیک رابایدازآپنه طولانی افتراق داد، زیرامورداخیرمی تواند به علت ناخوشیهای وخیم باشد. آپنه ازویژگیهای بسیاری از بیماری های اولیه است که درنوزادان دیده میشود(جدول 1.1). این اختلالات بامهارمستقیم مرکزکنترل تنفس درCNS (هیپوگلیسمی، مننژیت، داروها، خونریزی ، تشنج) اختلال دراکسیژناسیون (شوک، سپسیس، آنمی) یانقائص تهویه(انسداد مجاری، پنومونی، ضعف عضلانی) سبب آپنه میشوند.
آپنه ایدیوپاتیک پره ماچوریتی ، درفقدان هرگونه بیماری زمینه سازی رخ میدهد. آپنه، اختلال درکنترل تنفس بوده ومی تواند انسدادی، سنترال و میکس باشد. ویژگی آپنه انسدادی(بیثباتی فارنکس، فلکسیون گردن) فقدان جریان هواتوام باحرکت دائم قفسه سینه است. فشارمنفی مجاری هوائی که طی تنفس تولید میشود وهمچنین عدم هماهنگی بین زبان وسایرعضلات تنفسی فوقانی ( که درحفظ مجرای تنفسی دخالت دارند) میتواندمنجربه کولاپس فارنکس شود. درآپنه سنترال(ناشی ازکاهش تحریک CNS برعضلات تنفسی) جریان هواوحرکت سینه وجودندارند. مهمترین عامل تعیین کننده کنترل تنفسی، سن بارداری نوزاداست، به گونه ای که تکرارآپنه رابطه معکوس باسن بارداری دارد. نارسی مراکزتنفسی ساقه مغزبصورت پاسخ ضعیف به دی اکسیدکربن و پاسخ پارادوکس به هیپوکسی تظاهرمیکندکه حاصل آن بروزآپنه به جای هیپرونتیلاسیون میباشد. شایع ترین نوع آپنه ایدیوپاتیک پرهترم، آپنه میکس (75-50%) میباشد که طی آن آپنه انسدادی (معمولا) قبل ویابعدازآپنه سنترال رخ میدهد. حملات کوتاه مدت آپنه معمولا سنترال میبا شد، درحالی که انواع طولانی اغلب میکس است. آپنه به وضعیت خواب نیزبستگی دارد. دفعات آن طی خواب فعال (حرکت سریع چشم) افزایش مییابد.
جدول 1.1 : علت ها ی بالقوه برادیکاردی وآپنه نوزادی
| سیستم عصبی مرکزی | خونریزی داخل بطنی، داروها، تشنج، آسیب هیپوکسیک، هرنی شدن، اختلالات نروماسکولار، Leigh syndrome، انفارکتوس یاآنومالی ساقه مغز(مثل آتروفی اولیووپونتوسربلار) پس ازهوشبری جنرال |
| تنفسی | پنومونی ، ضایعات انسدادی مجاری هوائی، کولاپس مجاری فوقانی، آتلکتازی، پره ماچوریتی شدید، رفلکس لارنژیال، فلج عصب فرنیک، پنوموتوراکس، هیپوکسی |
| عفونی | سپسیس، مننژیت (باکتری و یرال، قارچی) ویروس سنسیسیال تنفسی، سیاه سرفه |
| دستگاه گوارش | تغذیه خوراکی، حرکت روده، انتروکولیت نکروزان، پرفوراسیون روده |
| متابولیک | ↓ گلوکز، ↓ کلسیم، ↓/↑ سدیم، ↑ آمونیاک، ↑ اسیدهای ارگانیک، ↑دمای محیط، هیپوترمی |
| قلبی عروقی | هیپوتانسیون، هیپرتانسیون، نارسائی قلبی، آنمی، هیپوولومی، تون واگ |
| سایرموارد | نارسی مرکزتنفسی و ضعیت خواب |
تظاهرات بالینی
شیوع آپنه ایدیوپاتیک پره ماچوریتی رابطه معکوس باسن بارداری دارد. شروع آپنه ایدیوپاتیک میتواندطی 2-1 هفته نخست تولد باشد و لی درحضور RDSیاسایرعلل دیسترس تنفسی، ممکن است به تاخیرافتد. درنوزادپره ماچوری که فاقدبیماری تنفسی باشد، شیوع حملات آپنه درروزاول کمترازمیزان آن درهفته اول است. اپنه وخیم درنوزادپرهترم، به وقفه تنفس بیش از20 ثانیه یاباهرمدت ولی همراه باسیانوزوبرادیکاردی گفته میشود. شیوع برادیکاردی همراه باآن، باطول آپنه افزایش یافته وباشدت هیپوکسی ارتباط دارد. حملات کوتاه آپنه (10ثانیه) به ندرت همراه بابرادیکاردی است، درحالی که حملات طولانی تر(بیش از20ثانیه) باشیوع بیشتربرادیکاردی همراه میباشد. دربیش از1% موارد برادیکادری 2-1 ثانیه بعدازآپنه رخ میدهدواغلب سینوسی است ولی به ندرت میتواندنودال باشد. برادیکاردی بدون آپنه ناشی ازواکنش واگال و، به ندرت ، بلوک قلبی است. حملات کوتاه مدت کاهش اشباع اکسیژن که به هنگام برادیکاردی دیده میشود، درنوزادان نرمال بوده ونیازی به درمان ندارد.
درمان
نوزادان درمعرض خطرآپنه راباید تحت مراقبت قلبی تنفسی قرارداد. تحریک لمسی ملایم برای حملات خفیف ومتناوب، اغلب کفایت میکند. شروع آپنه درنوزادپره ماچوری که قبلا سالم بوده، پس ازهفته دوم تولدویا درنوزادترم درهرزمانی، پدیده بحرانی است که نیازبه بررسی فوری دارد. آپنه راجعه پره ماچوریتی رامی توان باتئوفیلین یا کافئین درمان کرد. متیل گزانتینها سبب افزایش رانش (drive) تنفسی ازطریق کاهش آستانه پاسخ به هیپرکاپنه ونیزتقویت انقباض دیافراگم وجلوگیری ازخستگی دیافراگم میشود. تئوفیلین وکافئین به یک اندازه موثرند، اما کافئین عوارض ( تاکیکاردی، عدم تحمل تغذیه) کمتری ازتئوفیلین دارد. دوزآغازین تئوفیلین (خوراکی) یا آمینوفیلین(وریدی) 5–7 mg/kgمی باشد که به دنبال آن 1–2 mg/kg هر12 – 6 ساعت خوراکی یاوریدی تجویزمی شود. دوزآغازین کافئین سیترات 20 mg/kg است، که به دنبال آن 5 mg/kg هر24 ساعت خوراکی یاوریدی تجویزمی شود. طی مراقبت ازعلائم حیاتی وپاسخ بالینی باید مقادیراین داروها تحت کنترل باشد. بررسی سطح سرمی داروها( سطح درمانی تئوفیلین , 6-10 µg/mL، کافئین 8-20 µg/mL ) اختیاری است زیراعوارض جانبی مهم آنهانادرمی باشد. دوزهای بالاترمتیل گزانتین ها علاوه برآنکه موثرتراست ،سبب عوارض چندانی نشده و معمولاازشیوع ناتوانیهای مهم عصبی نوزادمی کاهد. قطع داروهای محرک تنفسی درنوزادمبتلابه RDS میتواندمنجربه وابستگی به تهویه، افزایش دیسپلازی برونکوپولمونر(BPD) ومرگ شود. دوکساپرام اثرقوی درتحریک تنفس داشته وعمدتا روی کمورسپتورهای محیطی تاثیرمی گذاردودرنوزادان مبتلابه آپنه پره ماچوریتی که مقاوم به متیل گزانتین هستند، موثراست. ترانسفوزیون گلبول قرمزفشرده به منظورکاهش شیوع آپنه ایدیوپاتیک برای نوزادانی که به شدت آنمیک هستند، توصیه میشود. رفلاکس مروی درنوزادان شایع است و لی دلیلی برارتباط آن با آپنه ویا مصرف داروهای آنتی رفلاکس به منظورکاهش دفعات آپنه در پره ترم ها وجودندارد.
تهویه بافشارمثبت وپیوسته ازراه بینی( CPAP, 2–5 cm H2O) وکانولای بینی بااکسیژن مرطوب وجریان بالا( 1–2. 5 L/min) برای آپنه میکس یاانسدادی مفید است. البته CPAP ارجحیت داردزیراکارائی واطمینان آن تائیدشده است. کارائی CPAP به علت توانائی آن درحمایت ازمجاری هوائی وممانعت ازانسدادتنفسی است.
پیش آگهی
آپنه پره ماچوریتی تاثیری بر پیش آگهی ندارد، مگرآنکه شدید، راجعه ومقاوم به درمان باشد. مسائل مهم درپیش آگهی آپنه شامل این موارداست : IVH، BPD و رتینوپاتی پره ماچوریتی . آپنه پره ماچوریتی ، معمولا درهفته 36 بعدازلقاح بهبودی یافته وارتباطی به سندروم مر گ ناگهانی نوزادان ندارد. برخی نوزادان باآپنه دائمی رامی توان تحت مونیتورینگ قلبی ریوی، ترخیص نمود. درصورت عدم بروزحادثه مهمی، میتوان مونیتورینگ درمنزل رابعدازهفته 44 بعدازلقاح، قطع نمود.
آپنه وسندروم مرگ ناگهانی نوزاد
هرچندکه نوزادان پرهترم درمعرض خطرزیاد SIDS هستند و لی آپنه پره ماچوریتی عامل خطر ی برای SIDS نیست. شواهداپیدمیولوژیک مبنی براینکه خواباندن نوزادبه پشت، سبب کاهش بیش از50% درمرگ ناشی از SIDS میشود، بیانگرآن است که وضعیت نوزادونه پره ماچوریتی ، علت SIDS بوده است. ممانعت ازتماس بادودسیگارواجتناب ازگرم کردن مفرط نیزدرپیشگیری از SIDS اهمیت دارد.