اختلالات سیستم عصبی مرکزی نوزادان
بهمن ۶، ۱۴۰۲
آپنه نوزادی
بهمن ۶، ۱۴۰۲اورژانسهای اتاق زایمان
اکثرنوزادان پدیده انتقال به زندگی خارج رحمی رابدون هیچگونه مشکلی طی میکنند، امادرصداندکی نیازمنداحیاء میگردند. شایع ترین اورژانسهای نوزادان دراتاق زایمان، ثانویه به ناتوانی درشروع تنفس وحفظ تنفس موثراست. موارد کمترشایع، امابسیارمهم شامل شوک ، آنمی شدید، پلئوتورا، تشنج ،ومراقبت از ناهنجاری های کشنده مادرزادی ،است. بهبودمراقبتهای پری ناتال و تشخیص پره ناتال آنومالی ها ی جنینی کمک نموده تابتوان مادرانی که درمعرض زایمان ها ی پرخطرهستندرادرشرایط مناسبی انتقال داد.
نارسائی ودیسترس تنفسی
اختلالات تنفسی نوزادان رامی توان به دوگروه تفکیک نمود: نارسائی CNS، که بادپرسیون یانارسائی مرکزتنفس تظاهرمیکند و اختلال تنفس محیطی، که سبب مختل شدن درتبادل اکسیژن ودی اکسیدکربن آلوئولی میشود. هردوگروه باسیانوزهمراه است (جدول 92.1). مشکلات تنفسی که دراتاق زایمان دیده میشوند، دراکثرمواردناشی ازانسدادمجاری ودپرسیون CNS ( داروهای مادری، آسفیکسی) همراه باعدم تلاش تنفسی کافی است. دیسترس تنفسی توام با تلاش تنفسی خوب، نیازمند بررسی فوری علل زمینهای بوده واندیکاسیون معاینه رادیوگرافیک قفسه سینه رادارد.
زمانی که حرکات تنفسی بادهان بسته وجودداشته، اما هواواردریه هانمی شودباید بفکر آترزی دوطرفه کوان ، یاسایرعلل انسدادمجرای هوائی بود. در این صورت بایددهان نوزادرابازکرده و خیلی نرم اقدام به ساکشن دهان وخلف حلق نمود. آنگاه یک مجرای اوروفارنکس ( Airway) درون دهان نوزادقرارداده ومحل انسداد به دقت جستجو شود. اگر علی رغم بازکردن دهان و پاک سازی مجرای هوائی نوزاد، تنفس برقرارنشد، باید اقدام به لارنگوسکوپی نمود. درمورد ناهنجاری های انسدادی ماندیبول، اپیگلوت، لارنکس، یاتراشه نیازبه انتوباسیون است. گاهی نیازبه انتوباسیون یاتراکئوستومی طولانی مدت میباشد. نارسائی تنفسی ناشی ازدپرسیون یاآسیب CNS، نیازمندتهویه مکانیکی طولانی است.
هیپوپلازی ماندیبول(پیرروبین، دی ژرژ و سایرسندروم ها) توام باجابجائی زبان به خلف، میتواندعلائمی شبیه آترزی کوان ایجادکند. درمان موقتی آن شامل جلوکشیدن زبان یا ماندیبول ویاقراردادن نوزادبصورت دمر(prone)است. هرنی یا اونتراسیون دیافراگماتیک بصورت شکم اسکافوئید، عدم تقارن در ظاهر یاحرکت سینه یا جابجائی ایمپالس اپیکال قلب تظاهرمیکند. یافتههای اخیردرپنوموتوراکس فشاری (tension) نیزدیده میشود. پنوموتوراکس میتواند بیانگرهیپوپلازی ریوی، مالفورماسیون های کلیوی، یاهردو باشد.
ناتوانی درشروع یا حفظ تنفس
ناتوانی درشروع یا حفظ تنفس دربدوتولدشایع است. نوزادمبتلابه آپنه اولیه، به تحریک پاسخ داده وبطورطبیعی نفس میکشد. نوزادمبتلابه آپنه ثانویه، نیازمندتهویه مکانیکی است. آپنه ثانویه معمولاناشی ازاختلالات CNS (مثل آسفیکسی) یا علل محیطی (مثل اختلالات نروماسکولار)می باشد. پره ماچوریتی به تنهائی علت بیماری نیست، مگرآنکه وزن نوزاد<1,500 g باشد. ضایعات داخل ریوی، مثل سندروم دیسترس تنفسی، هیپوپلازی ریه توام با اولیگوهیدرآمنیوس(مثلا درسندروم پوتر) یا بیماری های نروماسکولار، افوزیون دوطرفه جنبی( هیدروپس فتالیس) پنوموتوراکس و پنومونی شدیدداخل رحمی نیزازعللی هستندکه علی رغم تلاش تنفسی قوی، مانع یک تهویه خوب هستند. ریه نوزادبیمارممکن است کمپلیانس کافی نداشته وهرگونه کوشش برای شروع تنفس، جهت شروع تهویه مطلوب کافی نباشد.
نارکوز به علت تجویزمورفین، مپردین، فنتانیل، باربیتورات، یاآرامبخش اندکی قبل اززایمان به مادر است. باانجام آنالژزی وهوشبری مناسب درمادر، میتوان ازاین عارضه جلوگیری کرد. درمان شامل تحریک فیزیکی وبرقراری راه هوائی و درصورت عدم برقراری تنفس موثر، انجام تهویه مصنوعی باماسک و، اگردپرسیون تنفسی ناشی ازمورفین باشد، تجویزوریدی یا عضلانی نالوکسان ( 0. 1 mg/kg) میباشد. البته مصرف نالوکسان درنوزادمادران معتادممنوع است، زیراسبب محرومیت سریع نوزاد وتشنج شدیدخواهدشد. دپرسیون ناشی ازسایرآنالژزیک ها وموادهوشبری، تنهاباتهویه مصنوعی تازمان بازگشت تنفس قابل درمان است. ازمصرف داروهای محرک CNS باید اجتناب شودزیراموثرنبوده ومی تواندمضرنیزباشد. ماساژاکسترنال قلب، اصلاح اسیدوز و حمایت ازگردش خون باتجویزدارو، میتوانداقدام مهمی درکنارتهویه درنوزادان باآسفیکسی شدیدباشد.
احیاء نوزدان
هرچندکه اکثریت نوزادان سیرفیزیولوژیک نرمالی راطی نموده وپس ازتولد، بطورموثری نفس کشیدن راآغازمی کنند، حدود10-5% نیازمندمداخله فعال جهت حفظ عملکردقلبی ریوی هستند. اهداف احیاء نوزادشامل اجتناب از موربیدیتی و مورتالیتی ناشی ازآسیب هیپوکسیک – ایسکمیک بافتی (مغز، قلب، کلیه) وبرقراری مجددتنفس وبرونده قلبی کافی وخودبخودی است. براساس سابقه بارداری، زایمان ، تولدو علائم دیسترس جنینی باید وضعیت های پرخطرراپیشبینی کرد. نوزادانی که شل، سیانوتیک، بدون تنفس، یابدون نبض هستند، قبل ازبررسی آپگاردقیقه 1، باید مورداحیاء فوری قرارگیرند. اقدام فوری ومناسب احیاء، احتمال پیشگیری ازآسیب مغزی ورسیدن به نتیجه مطلوب راافزایش میدهد.
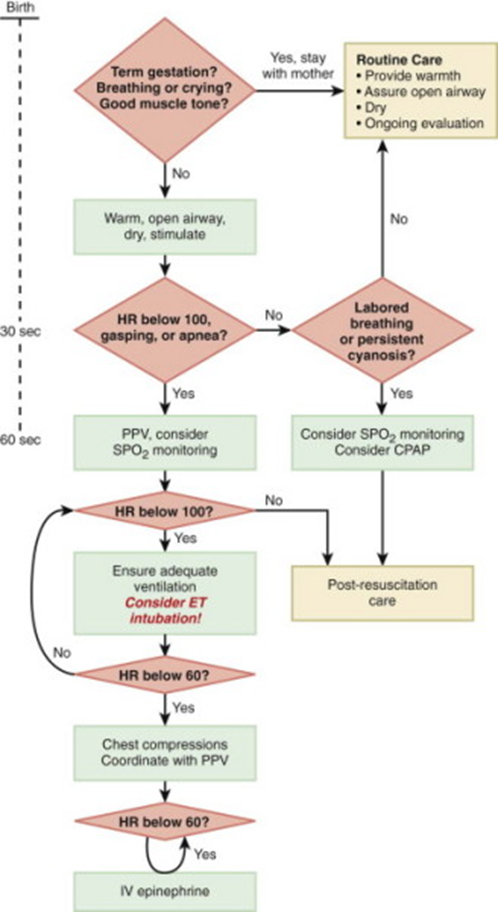
طبق دستورالعمل احیاء نوزادان، توصیه شده برای ارزیابی اولیه نوزاد ( شامل بررسی همزمان رنگ نوزاد، ظاهرکلی و عوامل خطر ) ازشیوه پاسخ / بررسی ” یکپارچه ” استفاده شود. اصول پایه این بررسی شامل ارزیابی مجرای تنفس، برقراری تنفس موثروگردش خون کافی است. این دستورالعمل همچنین براهمیت بررسی وپاسخ ضربان قلب نوزادو مراقبت ازنوزادبامایع آغشته به مکونیوم تاکیددارد.
پس ازتولد، نوزادی که نیازمنداحیاءاست رابایدبلافاصله تحت وارمرتابشی قرارداده وخشک نمود(جهت اجتناب ازهیپوترمی). نوزادبایدبگونهای قرارگیردکه سرپائین واندکی به عقب باشد. مجرای تنفس باید باساکشن تمیزشده وتحریک لمسی خفیفی (ضربه به پا، مالش پشت) اعمال گردد. بطورهمزمان، رنگ، ضربان قلب و تنفس نوزادبایدبررسی شود(شکل 1.1).
مراحل احیاء نوزادان تابع ABC میباشد:
A: پیشبینی وبازنگه داشتن مجرای تنفس و، درصورت لزوم، اقدام به انتوباسیون تراشه.
B: تحریک تنفس بالمس پوستی یا تهویه با فشارمثبت به کمک ماسک یالوله تراشه.
C: حفظ گردش خون به کمک کمپرس سینه ودارو( درصورت نیاز)
مراحل ارزیابی واحیاء فوری نوزاددرشکل1.1 آمده است .
درصورت فقدان تنفس نوزاد یاضربان قلب <100 beats/min، توصیه به تهویه بافشارمثبت به کمک ماسک برای 30-15 ثانیه شده است. درصورت دپرسیون شدیدتنفسی وعدم پاسخ به تهویه بافشارمثبت به کمک ماسک، انتوباسیون تراشه ضروری است. البته بسیاری ازمتخصصین توصیه به انتوباسیون زودرس درنوزادان پرهترم باوزن تولد بسیارپائین(ELBW) نموده اند. دستورالعمل اندازه لوله تراشه وعمق نفوذلوله درنوزادان باوزن تولدمختلف، درجدول 1.1 آمده است. چنانچه ضربان قلب پس از30ثانیه تهویه باماسک (یاانتوباسیون) بهبودی نیافت وزیر100 beats/min باقی ماند، لازم است تاتهویه ادامه یافته وکمپرس سینه ( روی ثلث تحتانی استرنوم باسرعت 120 beats/min) شروع شود. نسبت کمپرس به تهویه 3:1 میباشد. اگر علی رغم تهویه وکمپرس موثر، ضربان قلب <60 beats/min بود، تجویزاپی نفرین بایدمدنظرباشد. برادیکاردی پایداردرنوزادان معمولاناشی ازهیپوکسی، به علت وقفه تنفسی، بوده واغلب به تنهائی به تهویه موثرخیلی سریع پاسخ میدهد. برادیکاری پایدار علی رغم کافی بودن احیاء، بیانگرتضعیف شدیدقلب یا تکنیک غلط تهویه میباشد. پاسخ ضعیف به تهویه میتواند به علت بدقراردادن ماسک، موقعیت ضعیف لوله تراشه، انتوباسیون داخل مری، انسدادمجرای هوائی، فشارناکافی، افوزیون جنبی، پنوموتوراکس، هوای زیاددرمعده، آسیستول، هیپوولومی، هرنی دیافراگم، یاآسفیکسی داخل رحمی طول کشیده باشد.
شیوه رایج دراحیاء نوزادان، تجویزاکسیژن 100% میباشد. احیاء نوزادباهوای اتاق ( یا 30%) نیزبه همین اندازه موثربوده و خطر هیپوکسی را( که توام با کاهش جریان خون مغزی وتولید رادیکال ها یآزاداکسیژن میباشد) میکاهد. امروزه اکسیژن 100% توصیه میشود. شایداستفاده ازهوای اتاق (یا 30%) جهت احیاء نوزاد، درآینده به عنوان گازارجح توصیه شود. چنانچه طی 90ثانیه، اشباع اکسیژن خون نوزاد به حدنرمال نرسد، افزایش غلظت اکسیژن ( تا100%) برای رسیدن به اشباع نرمال توصیه میشود. درصورت شک به هیپرتانسیون ریوی(آسپیراسیون مکونیوم، هرنی دیافراگماتیک) ازهمان ابتداتوصیه به اکسیژن 100% جهت احیاء شده است. به هنگام احیاء نوزادان VLBW توصیه شده که به دقت عمل شده وباکنترل اشباع اکسیژن، خطر هیپراکسی کاسته شود.
هرچندکه اولین تنفس بطورمعمول نیازبه حداقل فشار15-20 cm H2O دارد، گاهی تا30-40 cm H2O نیازبه افزایش فشار میباشد. تنفسهای بعدی باسرعت 60-40 دردقیقه بافشار15-20 cm H2O داده میشود. درموردریههای سفت بدون کمپلیانس ثانویه به سندروم دیسترس تنفسی، پنومونی مادرزادی، هیپوپلازی ریوی، یا آسپیراسیون مکونیوم، نیازبه فشارهای بالاتری است. یافتههای تهویه موفق شامل بالاآمدن کافی قفسه سینه، صداهای متقارن تنفسی، بهبودرنگ صورتی، ضربان قلب بالای 100، تنفس خودبخودی، مشاهده CO2 انتهای بازدمی (end-tidal) وبهبودتونسیتی میباشد. به منظورشناسائی CO2 بازدمی وتائیدصحیح بودن مکان لوله تراشه و سایل مختلفی واردبازارشده است. ماسک لارنژیال میتواندوسیلهای موثربرای برقراری راه هوائی، به خصوص درصورت ناکارامدبودن تهویه باماسک یاانتوباسیون، باشد.
در صورتی که نوزادمبتلابه دپرسیون تنفسی بوده ومادرطی 4 ساعت گذشته داروی آنالژزیک گرفته باشد، نالوکسان (0. 1 mg/kg ) درکنار تهویه کافی توصیه میشود. تا زمانی که پاسخ به نالوکسان دیده شود، حفظ تنفس درنوزادضروری است. این نوزادان بایدبطورپیوسته تحت نظرباشند زیراحتی پس ازانتقال به بخش نوزادان سالم، ممکن است به علت نیمه عمرکوتاه نالوکسان نیازبه تکرارتجویزداروباشد.
شکل 1.1 :نمودار احیاء نوزاد.
CPAP, continuous positive airway pressure; ET, endotracheal; HR, heart rate; IV, intravenous; PPV, positive pressure ventilation.
جدول1.1: دستورالعمل اندازه لوله تراشه وعمق نفوذلوله
| TUBE SIZE (mm internal diameter) | DEPTH OF INSERTION FROM UPPER LIP (cm) | WEIGHT (g) | GESTATION (wk) |
| 2. 5 | 6. 5-7 | <1,000 | <28 |
| 3 | 7-8 | 1,000-2,000 | 28-34 |
| 3/3. 5 | 8-9 | 2,000-3,000 | 34-38 |
| 3. 5/4. 0 | ≥9 | >3,000 | >38 |
تجویزداروطی احیاء نوزاد به ندرت لازم میگرددوزمانی بایدمدنظرباشد که ضربان قلب بعداز30ثانیه تهویه وماساژقلبی <60 beats/min بوده ویا نوزاددچار آسیستول باشد. بدین منظورعمومامی توان اقدام به کاتتریزاسیون وریدنافی وتجویزفوری داروطی احیاء نمود(شکل 1.2). درصورت عدم دسترسی به مسیروریدی میتوان برای تجویزاپی نفرین ویانالوکسان ازمسیرداخل تراشه استفاده کرد. برای درمان آسیستول ویا عدم پاسخ به احیاء مشترک (قلبی ریوی) برای 30ثانیه، ازاپی نفرین(0. 1–0. 3 mL/kg ازمحلول 1در10000، و ریدی یاداخل تراشه) استفاده میشود. دوزرامی توان هر5-3 دقیقه تکرارکرد. دادههای موجودآنقدرکافی نیست که بتوان توصیه به مصرف دوزهای بالاتر درنوزادانی نمودکه پاسخی به دوزاستانداردنداده اند. تجویزسریع 10–20 mL/kg ازمحلول کریستالین ایزوتونیک یا گلبول قرمز O منفی (درصورت خونریزی حاد) به منظورافزایش فوری حجم توصیه میشود. البته تجویزحجم درنوزادان VLBWبایدبادقت صورت گیرد. درصورت وجوداسیدوزمتابولیک و طولانی شدن احیاء، می توان بیکربنات سدیم (2 mEq/kg, 0. 5 mEq/Ml ازمحلول 4.2%) باسرعت آرام ( 1 mEq/kg/min) تجویزنمود. البته بیکربنات سدیم زمانی داده میشود که تهویه موثربرقرارشده باشد، زیرامی تواندبا افزایش CO2 خون وایجاداسیدوزتنفسی، سبب بدترشدن وضعیت اسیدوزمتابولیک بیمارشود. جزء اصلی درمان اسیدوزمتابولیک وابسته به آسفیکسی، اعاده اکسیژناسیون وپرفوزیون بافتی است.
شکل 1.2: استفاده ازورید نافی برای تجویزداروطی احیاء نوزاد.

درشرایطی که علی رغم بهترشدن سرعت ضربان قلب وتنفس، آسفیکسی شدیدسبب اختلال درعملکردمیوکاردو شوک کاردیوژنیک شود، می توان از دوپامین ودوبوتامین بصورت انفوزیون مداوم( 5–20 μg/kg/min)استفاده کرد. تجویزمایعات پس ازاحیاء اولیه به منظوربهبودبرونده قلبی درشرایطی که پرفوزیون محیطی ناچیز، نبض هاضعیف، هیپوتانسیون، تاکیکاردی و کاهش برونده ادراری وجوددارد ضرورت مییابد.
اپی نفرین(0. 1–1. 0 μg/kg/min) نیزدر مواردی که نوزاددرشوک شدیدبوده وبه دوپامین یا دوبوتامین پاسخ ندهد، توصیه میشود. مواردخفیف ترضعف قلبی ریوی دراتاق زایمان رامعمولامی توان با تهویه کوتاه مدت به کمک ماسک، کنترل نمود. دراکثرنوزادانی که دچاردپرسیون تنفسی خفیف تامتوسط هستندنیازی به کمپرسیون سینه وتجویزدارونیست. صرف نظرازشدت آسفیکسی یا پاسخ به احیاء، لازم است تانوزادمبتلابه آسفیکسی ازنظرنشانههای آسیب بافتی مولتی ارگان هیپوکسیک – ایسکمیک به دقت تحت نظرباشد .
مکونیوم
مکونیال شدن مایع آمنیوتیک میتواندبیانگراسترس جنینی باشدوبنابراین شخص مجرب درانتوباسیون تراشه واحیاء نوزادباید دراتاق زایمان حضورداشته باشد. سابقاتصمیم برانتوبه کردن نوزاد، بستگی به وجودوقوام / غلظت مایع مکونیال داشت. امروزه دیگراین عمل موردتائیدنیست. بامشاهده هرگونه مایع مکونیوم، اولین قدم ساکشن دهان، بینی وهیپوفارنکس نوزاد بلافاصله پس اززایمان سروقبل ازبیرون آمدن شانههای نوزاد است. اگرنوزادفعال (vigorous) ودارای تنفس خوب وضربان قلب بالای 100 باشد، نیازی به انتوباسیون تراشه جهت آسپیراسیون مکونیوم نیست. بلکه ساکشن دهان وبینی ( به کمک کاتترساکشن یا حباب) کفایت میکند. اگرنوزادلتارژیک باتون عضلانی اندک ویا ضربان قلب زیر100 باشد، انتوباسیون تراشه وساکشن آن توصیه میشود. لوله تراشه رابایدبه دستگاه ساکشن متصل واکسیژن آزاددرکل مدت فراهم نمود.
شوک
نارسائی گردش خون دربدوتولدمی تواند به علت آسفیکسی شدیدیا خونریزی طی بارداری، زایمان یاتولدباشد. علت ها ی خونریزی شامل همولیز دکولمان جفت یاپارگی جفت، جفت سرراهی، ترومابه بندناف یا اعضاء داخلی و خونریزی داخل جمجمه است. یافتههای بالینی شوک درنوزاد عبارتنداز:نشانههای دیسترس تنفسی، سیانوز، رنگ پریدگی، فلاسیدیته، پوست لکهای وسرد، تاکیکاردی یا برادیکاردی، هپاتواسپلنومگالی و به ندرت ، تشنج. ادم وهپاتواسپلنومگالی بیانگرهیدروپس فتالیس یا نارسائی قلبی بدون شوک است. شوک ناشی ازعفونت مفرط ممکن است دربدوتولددیده شود. درمان نگهدارنده باتجویزخون 0 منفی یا نرمال سالین به ترتیب برای خونریزی یاهیپوولومی توصیه میشود. تجویزاکسیژن واصلاح اسیدوزمتابولیک بابیکربنات سدیم، ضروری است. جهت تامین برونده قلبی وفشارخون ممکن است نیازبه داروی سیمپاتوممتیک نظیردوپامین یا دوبوتامین باشد.
درصورت عفونت، آنتی بیوتیک مناسب بایددراولین فرصت تجویزگردد. پس ازاقدامات حمایتی وتثبیت وضعیت بیمار، لازم است تا بیماری نوزادتشخیص داده شده ودرمان مناسب برای آن تدارک گردد.
پنوموتوراکس
نوزادممکن است دراتاق زایمان دچارپنوموتوراکس وبنابراین دیسترس تنفسی و هیپوکسی شود. حدود2-1% نوزادان پس ازتولددچارپنوموتوراکس میشوندکه تنها 0. 05-0. 07% آنها علامت دارهستند. خطرآن درنوزادانی که تهویه بافشارمثبت گرفتهاند ویا مایع آمنیوتیک آنها مکونیال بوده، بیشترمی باشد. به ندرت ممکن است نوزاددچار ناهنجاری مادرزادی باشدکه سبب هیپوپلازی ریه میشود، مثل هرنی دیافراگم یاآژنزی کلیوی. این نوزادان ازنظربالینی دچاردیسترس تنفسی وکاهش صداهای ریه دربخش مبتلاهستند. برای تشخیص، انجام ترانس ایلومیناسیون به خصوص درنوزادان LBWمفیداست. درنوزادانی که به احیاء پاسخ نداده وصداهای تنفسی آنهانامتقارن بوده ودچاربرادیکاردی وسیانوزهستند بدون تائیدرادیوگرافی، توصیه به تخلیه فوری پنوموتوراکس میشود. بدین منظوربایدیک سوزن پروانهای یاآنژیوکت شماره 23 متصل به سرنگ را بالای دنده درچهارمین فضای بین دندهای درسطح نیپل بطورمستقیم واردسینه کرد(شکل 1.3) وسپس هواتخلیه شود. آنگاه بایدیک کاتتررادرهمان محل قراردادوبه فشارثابت منفی جهت تخلیه کامل هوای قفسه سینه، متصل نمود.
شکل 1.3 : دکمپرسیون پنوموتوراکس

انسدادمجرای هوائی
انسدادبحرانی مجرای هوائی درجنین وسپس نوزاد، یک فوریت اتاق زایمان است. باروش درمان اینتراپارتوم خارج رحمی (روش EXIT) فرصتی فراهم میگرددتابتوان مجرای هوائی نوزادی که به دلایل مختلفی ممکن است دچارانسدادمجرای هوائی باشد ( مثل آترزی یااستنوزحنجره، تراتوم، هیدروم و تومورهای دهانی) وقبل ازآنکه ازجفت جداشودرابرقرارکرد. درکل مدت، تبادل گازبین رحم وجفت باقی میماند. انجام مراقبتهای پرخطرپری ناتال سبب گشته تامواردبیشتری ازاختلالات توام باسندروم بحرانی انسدادمجاری هوائی فوقانی (CHAOS) قبل ازتولدشناسائی گردد(شکل 1.4).
شکل 1.4: روش EXIT. کودک مبتلابه تراتوم وسندروم بحرانی انسدادمجاری هوائی فوقانی (CHAOS). تراشه بطرف لترال گردن جابجاشده است.

نقائص دیواره شکم
مراقبت مناسب ازنوزادان بانقائص دیواره شکم(امفالوسل، گاستروشزی) دراتاق زایمان میتواندمانع ازاتلاف شدیدمایع وباعث کاهش خطر آسیب به احشاء برهنه شده، شود. گاستروشزی، نقص شایعتری بوده وطی آن روده هافاقدپوشش غشائی هستند. رودههای برهنه شده رابایدخیلی آرام درون یک کیسه پلاستیک استریل شفاف قرارداد. امفالوسل اغلب توسط یک غشاء پوشیده میباشدوبنابراین بایدمانع ازپارگی آن شد. نوزادرابایدبه مراکزبیمارستانی سطح سه به منظورجراحی وارزیابی بیشتربرای سایر آنومالی ها انتقال داد.
آسیب طی زایمان
سیستم عصبی مرکزی
احشاء
بجزمغز، کبد تنها عضو داخلی است که درمواردزیادی طی زایمان اسیب میبیند. آسیب معمولاناشی ازفشاری است که طی زایمان سردرنمایش بریچ، برکبدواردمی شود. عوامل دخیل دراین آسیب عبارتنداز:اندازه بزرگ نوزاد، آسفیکسی داخل رحمی، اختلالات انعقادی، پره ماچوریتی شدید و هپاتومگالی . ماساژقلبی نادرست، ازعلل نادرآن است. پارگی کبدمنجربه تشکیل هماتوم ساب کپسولارمی شود، هرچندکه کپسول کبدی ممکن است ازتداوم خونریزی جلوگیری کند. نوزادمبتلادر3-1 روزاول، ظاهری نرما ل دارد. نشانههای غیراختصاصی ناشی ازخونریزی به داخل هماتوم ممکن است ازهمان اوایل تظاهرکندکه شامل این موارداست :تغذیه ضعیف، بی حالی، رنگ پریدگی، یرقان، تاکیکاردی و تاکی پنه. تودهای درربع فوقانی راست لمس شده وشکم نوزاد به نظر آبی رنگ است. هماتوم گاهی آنقدربزرگ میشود که میتواند سبب آنمی شود. چنانچه هماتوم به داخل حفره صفاق پاره شود، به علت کاهش فشاروادامه خونریزی تازه سبب شوک ومرگ نوزادخواهدشد. شک به موقع ، تشخیص سونوگرافیک و درمان حمایتی سریع میتوانداز مورتالیتی آن بکاهد. گاهی نیازبه ترمیم جراحی پارگی است. پارگی طحال ممکن است به تنهائی ویاتوام باکبدباشد. علت، عوارض، درمان و پیشگیری نظیرهمان است.
هرچند که خونریزی آدرنال به خصوص درزایمان بریچ، درنوزادان درشت برای سن بارداری، یا مادران دیابتیک، تاحدی شایع است معهذاعلت آن دراغلب مواردنامشخص میماندگرچه تروما، آنوکسی، یااسترس شدیدمثل عفونت مفرط مطرح شده است. نوددرصدموارد خونریزی آدرنال، یکطرفه و75% موارد درسمت راست میباشد. مشاهده هماتوم سنترال کلسیفیه آدرنال، طی رادیوگرافی یا اتوپسی درنوزادان بزرگتروکودکان، نشان میدهدکه تمام موارد خونریزی آدرنال بلافاصله کشنده نیستند. تشخیص مواردشدیدمعمولاپس ازفوت داده میشود. علائم بیماری شامل شوک شدیدوسیانوزاست. ممکن است یک توده درپهلو، همراه باتغییررنگ پوست روی آن مشاهده شود. یرقان نیزدیده میشود. درصورت شک به خونریزی آدرنال، سونوگرافی شکم میتواندمفیدباشدوبراساس آن درمان نارسائی حادآدرنال توصیه میشود.
شکستگی ها
کلاویکول
کلاویکول درمقایسه باسایراستخوانها، شایع ترین استخوانی است که طی زایمان شکسته میشود. این شکستگی به خصوص درزایمان سخت شانه درنمایش ورتکس و بازوهای کشیده درزایمان بریچ، دیده میشود. نوزادمبتلا بهیچوجه توانائی حرکت آزادانه بازوی گرفتارخودرانداشته وکریپتوس وعدم تقارن استخوان ممکن است لمس شود. گاهی نیزتغییررنگ روی محل شکستگی دیده میشود. رفلکس مورودرسمت مبتلاوجودنداشته واسپاسم عضله استرنوکلیدوماستوئید همراه بامحوشدن فرورفتگی سوپراکلاویکولاردرمحل شکستگی دیده میشود. درصورت شکستگی ترکهای (greenstick) ممکن است هیچگونه محدودیت حرکتی وجودنداشته ورفلکس مورونیزمشاهده شود. پیش آگهی این شکستگی، عالی است.
درمان، درصورت نیاز، شامل بی حرکتی بازووشانه درسمت مبتلامی باشد. یک کالوس برجسته درمحل شکستگی طی یک هفته ایجادشده ومی توانداولین یافته شکستگی نیزباشد. شکستگی هوموروس یا فلج براکیال نیزممکن است سبب محدودیت حرکت بازووفقدان رفلکس مورودرسمت مبتلاشوند.
اندام ها
درشکستگی استخوان ها ی بلند، حرکات خودبخودی اندام معمولاوجودندارد( فلج کاذب). رفلکس مورواغلب درناحیه مبتلادیده نمی شود. ممکن است گرفتاری عصب نیزرخ دهد. نتایج مطلوب درمان درشکستگی هوموروس ، طی 4-2 هفته عدم تحرک عضودیده میشود. دراین مدت، بازو به کمک آتل مثلثی وباندوالپئو(Velpeau) روی قفسه سینه بسته شده ویاآنکه ازگچ استفاده میشود. برای شکستگی فمور حتی اگرشکستگی یکطرفه باشد، نتایج خوب باتعلیق – کشش هردواندام تحتانی بدست میآید. هردواندام تحتانی به کمک گچ اسپیکا بدون حرکت میشود. استفاده ازتخته برای شکستگیهای ساعدیاساق، موثرواقع میشود. ترمیم معمولاباتشکیل کالوس شدیدی همراه است. پیش آگهی برای شکستگیهای اندام، عالی است. شکستگی درنوزادان VLBW میتواندناشی ازاوستئوپنی باشد. جابجائی وجدائی اپی فیز به ندرت طی زایمان رخ میدهد. بطورنمونه به دنبال دست کاری شدیدپاهای نوزادطی کشش بریج یا به دنبال ورسیون جنین، ممکن است جداشدگی اپی فیزفوقانی فموردیده شود. تورم، اندکی کوتاهی، محدودیت حرکت فعال، حرکت پاسیو دردناک و روتاسیون خارجی درعضومبتلادیده میشود. تشخیص بارادیوگرافی تائیدمی شود. پیش آگهی برای مواردخفیف، عالی است ولی کوکساواراغالبادرجابجائی شدیدرخ میدهد.
بینی
شایع ترین آسیب بینی، جابجائی بخش غضروفی سپتوم ازمحل شیارومرین (vomerine) وکولوملا میباشد. نوزادمبتلاممکن است درشیرخوردن مشکل داشته واندکی نیزدچارمشکلات تنفس بابینی شود. درمعاینه فیزیکی، منخرین نوزادان امتقارن بوده وبینی، پهن است. به ندرت نیازبه استفاده ازمجرای دهانی برای حفظ تنفس است وبرای درمان قطعی بایداقدام به مشاوره جراحی نمود.